Estrés Fisiológico: Mecanismos, Impacto y Estrategias de Gestión
Descubra cómo el estrés fisiológico afecta nuestro organismo a nivel neurobiológico y aprenda estrategias basadas en evidencia científica para gestionarlo eficazmente..

Introducción
El estrés fisiológico constituye una respuesta adaptativa del organismo ante estímulos percibidos como amenazantes o desafiantes. Este mecanismo, producto de millones de años de evolución, ha sido fundamental para la supervivencia al preparar al cuerpo para responder eficazmente ante situaciones de peligro.
Desde una perspectiva neurobiológica, el estrés activa principalmente el sistema nervioso autónomo y el eje hipotálamo–hipófisis–suprarrenal (HPA/HHS), desencadenando una cascada de reacciones que movilizan recursos energéticos y optimizan funciones corporales. En la sociedad contemporánea, los estresores psicosociales persistentes pueden activar este sistema de forma sostenida, constituyendo un factor de riesgo para múltiples patologías [Nota].
Fundamentos del Estrés Fisiológico
El estrés es una respuesta integrativa que involucra circuitos límbicos, tronco encefálico, sistema nervioso autónomo y sistemas neuroendocrinos. La activación coordinada de estas vías permite una adaptación rápida a amenazas inmediatas; sin embargo, su persistencia conduce a desregulación homeostática y aumento de riesgo clínico.
Neurobiología del Estrés: El Eje HPA
La respuesta al estrés se orquesta a través del eje hipotálamo–hipófisis–suprarrenal (HPA). Ante una amenaza, el hipotálamo libera CRH que estimula la hipófisis anterior a secretar ACTH. La ACTH induce en la corteza suprarrenal la liberación de glucocorticoides, especialmente cortisol, hormona paradigmática del estrés.
- Metabolismo: el cortisol incrementa la gluconeogénesis hepática para garantizar aporte energético.
- Inmunidad: modula la respuesta inmunitaria e inflamatoria.
- Neuroplasticidad: altera circuitos límbicos (hipocampo, amígdala), afectando memoria y emociones.
- Retroalimentación: regula su propia secreción mediante feedback negativo.
Factores Desencadenantes del Estrés Fisiológico
Los estímulos capaces de activar la respuesta de estrés son diversos y su potencial estresor depende tanto de características objetivas como de la valoración subjetiva (modelo de evaluación cognitiva).
Por naturaleza
- Físicos: traumatismos, temperaturas extremas.
- Psicológicos: demandas laborales, conflictos interpersonales.
- Mixtos: combinan ambos componentes.
Por temporalidad
- Agudos: accidente de tráfico, suceso crítico.
- Episódicos: exámenes, entregas periódicas.
- Crónicos: precariedad económica, carga de cuidados.
En sociedades industrializadas, los factores psicosociales (p. ej., modelos de demanda–control de Karasek o esfuerzo–recompensa de Siegrist) explican gran parte del estrés crónico ocupacional [Nota].
Respuesta de “Lucha o Huida”: Mecanismos Adaptativos Inmediatos
Descrita por Walter Cannon (1915), esta respuesta rápida está mediada por activación simpática y liberación de catecolaminas. La amígdala identifica amenazas, activa locus coeruleus y tronco encefálico, generando cambios casi instantáneos:
- Aumento de frecuencia cardiaca y presión arterial.
- Broncodilatación e incremento de frecuencia respiratoria.
- Redistribución del flujo sanguíneo hacia músculos esqueléticos.
- Hiperglucemia por glucogenólisis hepática.
- Midriasis y agudización sensorial.
Es altamente adaptativa ante peligro físico inmediato; se torna desadaptativa si se activa repetidamente ante estresores psicosociales, contribuyendo a riesgo cardiovascular y metabólico.
Consecuencias a Corto Plazo del Estrés Fisiológico
Manifestaciones cardiovasculares
- Taquicardia, aumento del gasto cardiaco.
- Hipertensión arterial transitoria.
- Redistribución del flujo a músculo esquelético.
Alteraciones respiratorias
- Incremento de la FR; broncodilatación.
- Hiperventilación (alcalosis respiratoria ocasional).
Cambios musculoesqueléticos
- Hipertonía generalizada o localizada.
- Cefaleas tensionales (contractura pericraneal).
Manifestaciones neuropsicológicas
- Hipervigilancia y foco atencional en amenazas.
- Potenciación de memoria emocional aversiva.
Impacto Crónico del Estrés por Sistemas Orgánicos
La exposición prolongada a estresores y la activación sostenida de glucocorticoides y sistema simpático producen efectos deletereos multisistémicos.
Sistema Nervioso Central
Hipercortisolemia crónica: atrofia dendrítica hipocampal, alteraciones en plasticidad sináptica y neurogénesis reducida. Impacto en memoria declarativa y funciones ejecutivas.
Sistema Cardiovascular
Factor de riesgo independiente para hipertensión, aterosclerosis acelerada y arritmias. Mecanismos: disfunción endotelial, inflamación vascular y activación del SRAA.
Sistema Inmunológico
Inmunomodulación compleja; a concentraciones sostenidas, predominan efectos inmunosupresores: alteración de citoquinas, ratio Th1/Th2 y respuesta celular.

El estrés crónico también exacerba trastornos metabólicos (resistencia a la insulina, obesidad visceral), gastrointestinales (SII, EII) y dermatológicos (psoriasis, dermatitis atópica), evidenciando su impacto sistémico.
Neurobiología del Estrés y Psicopatología
Trastornos de ansiedad y TEPT
Hiperactividad amigdalina e hipofunción del córtex prefrontal ventromedial; desequilibrio en circuitos de regulación emocional. En TEPT: hipocortisolismo basal e hipersensibilidad a feedback negativo glucocorticoide.
Trastornos depresivos
60–80% de episodios depresivos mayores están precedidos por eventos estresantes. Hallazgo consistente: hipercortisolemia, asociada con atrofia hipocampal y alteración de neurogénesis. Intervenciones eficaces (psicoterapias y farmacoterapia) tienden a normalizar biomarcadores de estrés [Nota].
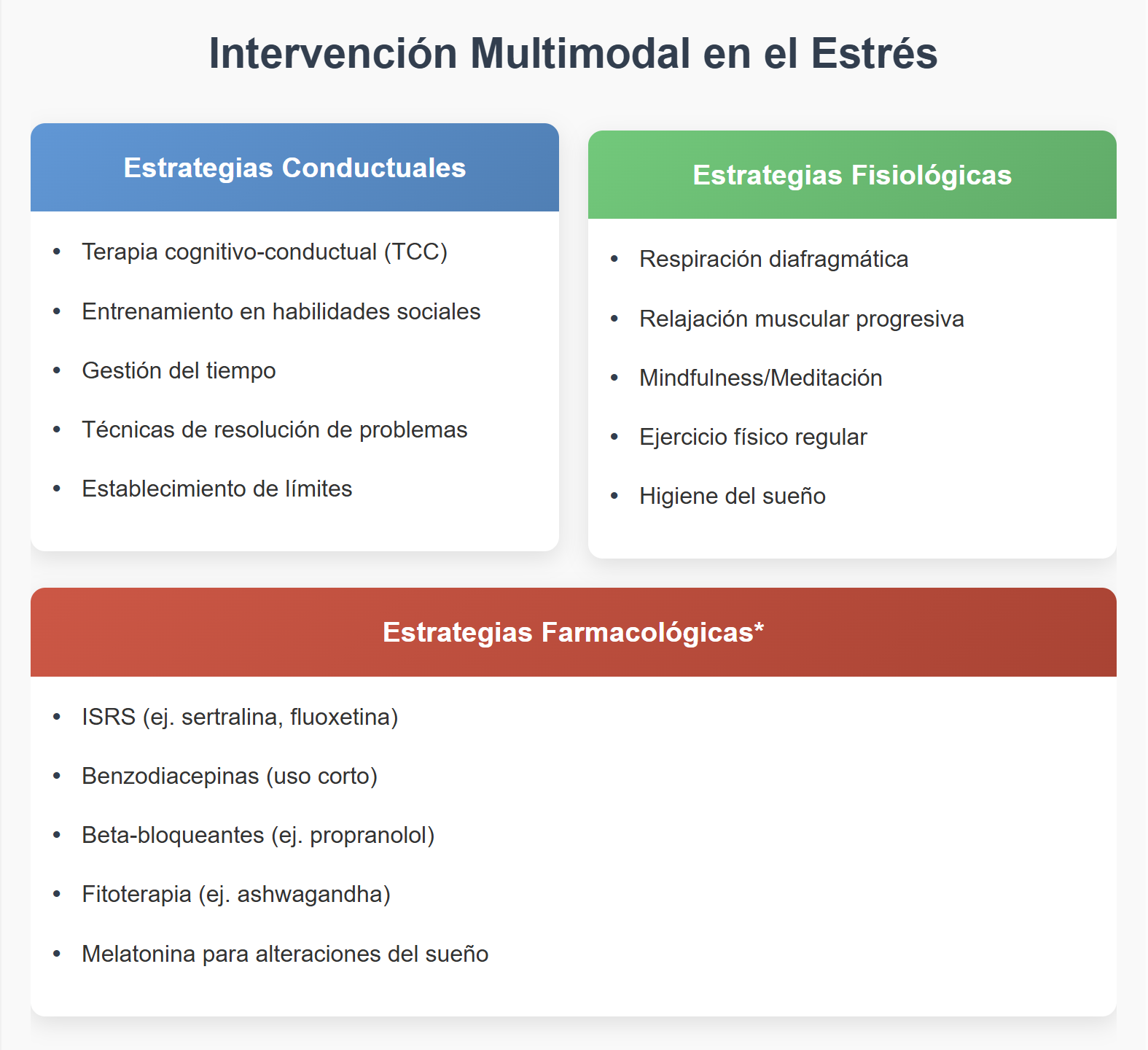
Estrategias de Gestión Basadas en Evidencia
Mindfulness (MBSR)
Reducción de cortisol salival y citoquinas proinflamatorias; cambios en circuitos de regulación emocional con mayor control top–down prefrontal.
Ejercicio aeróbico
Libera endorfinas, reduce citoquinas proinflamatorias, regula el eje HPA y promueve neurogénesis hipocampal. Mejora indicadores objetivos y subjetivos.
Terapia cognitivo-conductual
Reestructura valoraciones disfuncionales; evidencia de normalización de hiperactividad amigdalina y mejora de afrontamiento.
Conclusiones e Implicaciones Clínicas
- El estrés fisiológico es una respuesta adaptativa que, sostenida en el tiempo, se torna patogénica.
- Su impacto es multisistémico y bidireccional con la salud mental.
- La evaluación integral y la intervención personalizada mejoran resultados clínicos.
- Líneas futuras: biomarcadores predictivos, perfiles neurobiológicos y monitorización digital en tiempo real.
Referencias
- American Psychiatric Association. Diagnostic and Statistical Manual of Mental Disorders (5ª ed.). Washington, DC: APA Publishing, 2013.
- McEwen, B. S., & Akil, H. (2020). Revisiting the stress concept: Implications for affective disorders. Journal of Neuroscience, 40(1), 12–21.
- Chrousos, G. P., & Kaltsas, G. (2019). Post-PTSD cortisol abnormalities: Physiological mechanisms and relevance to health. Eur. J. Psychotraumatology, 10(1), 1614821.
- Yehuda, R., & Seckl, J. (2011). Stress-related psychiatric disorders with low cortisol levels. Endocrinology, 152(12), 4496–4503.
- Lupien, S. J., Juster, R. P., Raymond, C., & Marin, M. F. (2018). Chronic stress and the human brain. Frontiers in Neuroendocrinology, 49, 91–105.
- Gotlib, I. H., & Joormann, J. (2010). Cognition and depression. Annual Review of Clinical Psychology, 6, 285–312.
- Sinha, R., & Jastreboff, A. M. (2013). Stress as a risk factor for obesity and addiction. Biological Psychiatry, 73(9), 827–835.
- Davidson, R. J., & McEwen, B. S. (2012). Social influences on neuroplasticity. Nature Neuroscience, 15(5), 689–695.
- Creswell, J. D., & Lindsay, E. K. (2014). Mindfulness training and health. Current Directions in Psychological Science, 23(6), 401–407.
